О здоровье населения заботится целая армия медицинских работников. Кто же позаботится о здоровье самих медицинских работников? Здесь мы можем обозначить 4 позиции:
- Государство путем издания законов, основными из которых являются:
- Трудовой кодекс Российской Федерации от 30.12. 2001 г. N 197-ФЗ[1]
- Федеральный Закон «О санитарно-эпидемиологическом благополучии населения» №52 от 30.12.1999, составляющий основу Российского санитарного законодательства [2]
- Федеральный закон «О специальной оценке условий труда» от 28.12.2013 №426-ФЗ [3]
- Надзорные органы, которые контролируют соответствие условий труда гигиеническим и другим нормативам – органы Федеральной службы по надзору в сфере защиты прав потребителя и благополучия человека (Роспотребнадзор) и
- Руководитель учреждения (организации), который несет ответственность за безопасность условий труда своих работников.
- Медицинский работник, который должен соблюдать правила и гигиенические нормативы, обеспечивающие безопасные условия труда
В условиях медицинской организации на здоровье персонала оказывают влияние физические, химические, биологические факторы трудового процесса, а также такие, как тяжесть и напряженность труда. Все эти факторы измеряются и нормируются. Они становятся вредными, оказывающими негативное влияние на здоровье работников, если их значения превышают регламентированные гигиенические нормативы.
Статья 25 Федерального закона №52-ФЗ обязывает индивидуальных предпринимателей и юридических лиц осуществлять санитарно-противоэпидемические (профилактические) мероприятия по обеспечению безопасных для человека условий труда и выполнения требований санитарных правил к:
- производственным процессам и технологическому оборудованию,
- организации рабочих мест,
- обеспечению коллективными и индивидуальными средствами защиты,
- режиму труда и отдыха
в целях предупреждения травм, профессиональных заболеваний и инфекционных заболеваний, связанных с условиями труда.
Руководитель учреждения несет ответственность за безопасность условий труда. За нарушения санитарного законодательства устанавливается дисциплинарная, административная и уголовная ответственность в соответствии с законодательством Российской Федерации (ст.55 Федерального закона №52-ФЗ)
Немного о терминах. Что же такое вредный производственный фактор?
Вредный производственный фактор это фактор среды и трудового процесса, воздействие которого на работающего, при определенных условиях (интенсивность, длительность и др.), может вызвать:
- профессиональное заболевание
- временное или стойкое снижение работоспособности
- повысить частоту соматических и инфекционных заболеваний
- привести к нарушению здоровья потомства.
И еще несколько терминов.
Профессиональные заболевания - заболевания, в возникновении которых, решающая роль принадлежит воздействию вредных факторов производственной среды и трудового процесса.
Производственно-обусловленная заболеваемость - заболеваемость общими болезнями различной этиологии , превышающая таковую в других профессиональных группах, не связанных с данными вредными производственными факторами.
Если с профессиональной заболеваемостью медицинских работников в повседневной практике мы встречаемся сравнительно редко, то производственно-обусловленная заболеваемость работников является частым показателем медицинской организации, особенно оказывающей ургентную медицинскую помощь.
Как оценить влияние вредных факторов на здоровье? Для этого необходимо провести специальную оценку условий труда. Третья статья Федерального закона «О специальной оценке условий труда» от 28.12.2013 №426-ФЗ дает следующее определение:
Специальная оценка условий труда - единый комплекс мероприятий по идентификации вредных и (или) опасных факторов производственной среды и трудового процесса и оценке уровня их воздействия на работника с учетом отклонения их фактических значений от гигиенических нормативов условий труда и применения средств индивидуальной и коллективной защиты работников [3].
Инструмент для выполнения такой оценки изложен в Приказе Министерства труда и социальной защиты от 24.01.2014 г. № 33н, который так и называется «Об утверждении методики проведения специальной оценки условий труда, классификатора вредных и (или) опасных производственных факторов, формы отчета о проведении специальной оценки условий труда и инструкции по ее заполнению» [4].
В соответствии со статей 14 Закона №426-ФЗ по степени вредного влияния на организм работающего все факторы подразделяются на 4 класса:
- 1 класс - оптимальные условия труда- высокий уровень работоспособности.
- 2 класс – допустимые – факторы условий труда не превышают нормативы. Безопасны для работающих
- 3 класс – вредные - факторы условий труда превышают нормативы и оказывают неблагоприятное действие на работника и\или на его потомство. Подразделяется на 3 подкласса
- 4 класс - опасные (экстремальные)- характеризуются уровнями факторов рабочей среды, которые в течении рабочей смены создают угрозу для жизни, высокий риск развития острых профессиональных поражений, в том числе тяжелых
По классификации условий труда по степени оказания вредного влияния на здоровье работника труд медицинских работников относится к вредным (классы 3 и 4), оказывающим негативное воздействие на человека и/или на его потомство.
При оценке вредного влияния производственной среды на организм работающего, класс опасности присваивается по самому неблагоприятному фактору.
Для медицинских работников самым значимым массовым вредным производственным фактором является биологический, поскольку именно этот фактор вносит основной вклад в развитие профессиональных и производственно-обусловленных заболеваний.
Что представляет собой биологический фактор?
Биологический фактор - это весь спектр микроорганизмов, оказывающих воздействие на работников медицинских организаций, поскольку именно они чаще других категорий населения сталкивается с источниками инфекции, с микроорганизмами –продуцентами, содержащимися в медицинских препаратах, патогенными и условно-патогенными бактериями, вирусами, грибами, гельминтами, простейшими. Эти контакты более длительны, если не постоянны. Кроме того, медицинские работники могут заражаться инфекционными болезнями при травмах, полученных в ходе оказания медицинской помощи (уколы, порезы медицинскими изделиями, контаминированными возбудителями).
По биологическому фактору условия труда работников (инфекционных, туберкулезных и т.п.) учреждений относят к 4 классу опасных (экстремальных) условий, если работники проводят работы с возбудителями особо опасных инфекционных заболеваний (I группа патогенности - Чума, лихорадка Эбола и т.п.).
К классу 3.3.- условия труда работников, имеющих контакт с возбудителями высококонтагиозных инфекционных заболеваний (II группа патогенности - ГВ, ГС, ВИЧ и пр.).
К классу 3.2. (III группа патогенности – дифтерия, коклюш, ТВС)
К классу 3.1 (IV группа патогенности - условно-патогенные микроорганизмы: золотистый стафилококк, клебсиелла, протей, ацинетобактер и пр.)
Класс опасности по биологическому фактору независимо от концентрации патогенных микроорганизмов присваивается без проведения дополнительных измерений. Группа патогенности микроорганизмов определяется в соответствии с Классификацией биологических агентов, вызывающих болезни человека, по группам патогенности, изложенных в СП 1.3.3118-13 «Безопасность работы с микроорганизмами I-II групп патогенности (опасности)».
Каков риск заболевания медицинского персонала гемоконтактными или парентеральными инфекциями, основными из которых являются ГВ, ГС и ВИЧ-инфекция?По данным ВОЗ, в мире насчитывается около 2 млрд. человек (треть населения земли), инфицированных вирусными гепатитами. Это в 50 раз превышает распространенность ВИЧ-инфекции. Каждый 9 житель России является носителем вируса гепатита В, С или ВИЧ
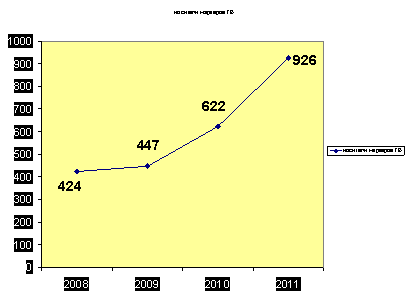
В 2011 год по городу в Москве не было зарегистрировано ни одного случая профессионального заболевания. Тем не менее динамика числа впервые выявленных носителей маркеров вирусов ГС и ГВ за период 2008-2011 годы крайне неудовлетворительна.
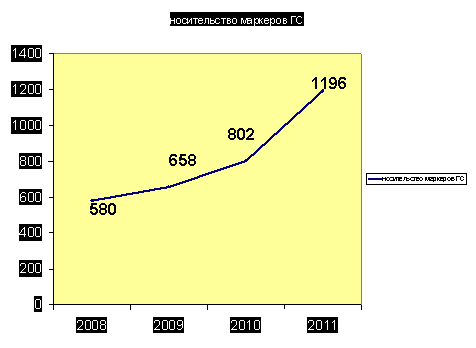
2011 год – количество носителей маркеров вируса Г С среди медицинских работников составило 1196 (2010-802; 2009-658); носителей маркеров вируса Г В – 926 (2010-622; 2009-447)
Заболеваемость медицинских работников парентеральными вирусными гепатитами (ПВГ) в 2012 году:
- Профессиональные заболевания ПВГ- 2 случая или 1,18%000
- Носители маркеров Г С - 696
- Носители маркеров Г В – 474
- Всего выявленных носителей среди медицинского персонала -1170 случаев или 688%000
Заболеваемость ПВГ и ВИЧ инфекцией населения Москвы за 2014 год (по сведениям Роспотребнадзора по городу Москве)
- Острый ГВ- 2,5 %000 -303 человека
- Острый ГС - 1,9%000 -224 человека
- ХГВ -11,9 %000 – 1417 человек
- ХГС – 50,2 %000 - 5984 человек
- ВИЧ больные и носители 16,04 %000 - 1912 человек
Эти данные свидетельствуют об огромном резервуаре инфекции среди населения и высоком риске заболевания медицинских работников при несоблюдении специфических и неспецифических методов защиты.
При проведении социологических исследований (анонимное анкетирование) хирурги и медицинские сестры указали на частоту травматизма: 1 раз в неделю - 25% 1 раз в месяц - 40,3%. Частота травматизма 1 раз в неделю и 1 раз в месяц является показателем риска и зависит от стажа, т.е. от квалификации МР и от профиля отделения.
Итак, резюмируя, выше сказанное можно заключить, что причинами высоких показателей носительства трансмиссивных инфекций среди персонала являются:
- Особенности воздействия биологического фактора, при котором доказана обратно пропорциональная зависимость заболеваемости от стажа работы, т.е., чем меньше стаж, тем выше заболеваемость [5]. Основная масса медицинских работников инфицируется и заболевает в первые 5 лет работы. Это в полной мере относится к гемоконтактным инфекциям.
- Травматизм
- Неосторожное обращение с медицинскими отходами
- Профиль отделения
Повреждение кожных покровов во время операций неизбежны, о чем свидетельствуют социологические опросы медицинских работников [5, 6, 7]. Неизбежен травматизм и при неосторожном обращении с медицинскими отходами. Это обстоятельство требует применения особых мер защиты, выполняемых на постоянной основе. Соблюдение несложных гигиенических требований должны войти в привычку и выполняться автоматически, т.е. не раздумывая.
В качестве обязательной профилактики рисков возможного заражения необходимо применять методы специфической (прививки против ГВ) и неспецифической профилактики, на которую приходится делать основной упор в связи с отсутствием прививок против ГС и ВИЧ-инфекции и неизбежности рисков травматизма во время парентеральных манипуляций.
Специфические меры это иммунизация против ГВ.
Статья 5, п.2 Федерального закона от 17.09.98 №157- ФЗ«Об иммунопрофилактике инфекционных болезней» гласит:
- «Отсутствие профилактических прививок влечет отказ в приеме граждан на работы или отстранение граждан от работы, выполнение которых связано с высоким риском заболевания инфекционными болезнями» [8].
- Об обязательности вакцинации против ГВ говорится в приказе Минздрава от 21 марта 2014 г. № 125н «Об утверждении Национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям» [9]
- Ревакцинация медработников проводится каждые 5 лет в соответствии с п.11.4. МУ 3.1.2792-10 «Эпидемиологический надзор за гепатитом В» [10]. При этом для определения контингентов для ревакцинации вполне оправдано проведение исследований на напряженность иммунитета. При наличии концентрации антител в титре меньше 10 МЕ/л, необходима ревакцинация. Если выше 10 МЕ/л, ревакцинация может быть отложена до следующего года. Ревакцинация возможна и без определения напряженности иммунитета.
Что делать, если персонал не привит, или его прививочный анамнез не известен, а риск заражения очень высок, например, при травме во время оказания медицинской помощи? На этот случай существует схема экстренной вакцинации:
- Персоналу, у которого произошел контакт с материалом, инфицированным вирусом гепатита В, вводится одновременно специфический иммуноглобулин (не позднее 48 ч) и вакцина против гепатита В в разные участки тела по схеме 0—1—2—6 мес. с последующим контролем за маркерами гепатита (не ранее 3—4 мес. после введения иммуноглобулина).
- Если контакт произошел у ранее вакцинированного медработника, целесообразно определить уровень анти-HBs в сыворотке крови. При наличии концентрации антител в титре 10 МЕ/л и выше вакцинопрофилактика не проводится, при отсутствии антител – целесообразно одновременное введение 1 дозы иммуноглобулина и бустерной дозы вакцины.
При отсутствии средств специфической защиты от ГС и ВИЧ-инфекции основное место в предупреждении парентеральных инфекций занимают меры неспецифической профилактики, которые должны прочно войти в сознание каждого медицинского работника.
Неспецифические меры профилактики включают:
- Эпидемиологическая настороженность к каждому пациенту.
- Применение средств индивидуальной защиты (перчатки, маски, очки, щитки, халаты, фартуки)
- Безопасный алгоритм работы в операционной
- Эффективная система дезинфекционных мероприятий
- Безопасное обращение с медицинскими отходами
- Применение безопасных технологий проведения парентеральных манипуляций
- Проведение соответствующих мероприятия при травме (уколе, порезе)
Экстренные меры при эпизоде контакта с кровью поврежденной кожи или слизистых оболочек регламентированы СП 3.1.5.2826 - 10 «Профилактика ВИЧ-инфекции» [11]:
- Кисти рук - снять перчатки, вымыть руки с мылом под струей воды, обработать руки 70% спиртом, смазать ранку 5% спиртовым раствором йода.
- Глаза – обильно промыть водой
- Носоглотка – выплюнуть жидкость, тщательно прополоскать большим количеством воды, прополоскать 70% спиртом
Форма и перечень документов, необходимых для заполнения при возникновении экстренной ситуации, изложены в Постановлении Министерства труда от 24.10.2002 №73 [12].
Аварийные ситуации (травма, укол, порез и т.п.) регистрируются в журнале учета аварийных ситуаций с указанием: даты, места, характера повреждений, первичных профилактических мероприятий. Запись в журнале подтверждается ответственным за профилактику парентеральных инфекций (или ВИЧ-инфекции)
При этом составляется Акт о несчастном случае, в котором указываются: дата, время, подробное описание манипуляции, марка инструмента, тип биологической жидкости, глубина повреждения, состояние кожи и слизистых, подробные сведения о пациенте, о персонале, постконтактной профилактике и диспансерном наблюдении
Экстренные меры для предупреждения заражения ВИЧ-инфекциией
- При высоком риске заражения ВИЧ-инфекцией (глубокий порез, попадание видимой крови на поврежденную кожу и слизистые от пациентов, инфицированных ВИЧ) для назначения химиопрофилактики следует обращаться в территориальные Центры по борьбе и профилактике СПИД.
- Лица, подвергшиеся угрозе заражения ВИЧ-инфекциец, находятся под наблюдением врача-инфекциониста в течение 1 года с обязательным обследованием на наличие маркера ВИЧ-инфекции.
Основные принципы постконтактной профилактики (ПКП) ВИЧ инфекции
- Обследование контактировавшего лица (по его согласию): сразу тестирование на антитела к ВИЧ, затем через 6 недель,12 недель и 6 месяцев после контакта, даже если ПКП решено не проводить
- Целесообразно провести серологические тесты на ГВ и ГС
- ПКП необходимо начинать в течении нескольких часов после контакта от 2 до 72 часов
- Обычно ПКП назначается на 28 дней
Правила безопасной работы в операционной для предотвращения контакта с кровью [13]
- Заранее вслух предупреждать коллег о передаче острого предмета
- Не передавать из рук в руки острые инструменты
- Использовать нейтральную зону или ёмкость для передачи острых инструментов
- Использовать фартуки или непромокаемые халаты
- По возможности использовать альтернативные методы рассечения, такие как электрокоагуляция и хирургический лазер
- Заменять открытые операции эндоскопическими
- Использовать тупоконечные иглы
- Использовать двойные перчатки
- Применять перчатки с индикацией пореза для скорейшего обнаружения повреждений внешней перчатки
Почему необходимо использовать систему двойных перчаток с индикацией прокола?
- До 92% проколов остаются незамеченными в ходе операции
- При проколе в присутствии жидкости быстро появляется яркий визуальный знак, что сигнализирует о необходимости замены перчаток для сохранения защитного барьера
- Использование перчаток с индикацией позволяет обнаружить до 97% проколов
Безопасное обращение с отходами классов Б и В [14]
- Сбор одноразовых шприцев без их разборки в непрокалываемые контейнеры
- Применение портативных иглоснимателей, иглоотсекателей, иглодеструкторов
- Безопасные технологии проведения парентеральных манипуляций (использование вакуумных пробирок с иглоснимателями, шприцев с убирающейся иглой, одноразовых карпульных шприцев – в стоматологической практике, запаивателей пластикатных магистралей и систем и т.п.)
Огромное значение в профилактике гемоконтактных инфекций имеет защита рук персонала. В актуализированной версии СанПиН 2.1.3. 2630-10 «Санитарно-эпидемиологические требования к организациям, занимающимся медицинской деятельностью» [15], которая пока не завершена, предусмотрен целый раздел, посвященный защите рук персонала. Приводим выдержки из будущего документа:
«В целях профилактики гемоконтактных инфекций перед любыми парентеральными манипуляциями необходимо надевать перчатки.
Перчатки надевают во всех случаях, когда возможен контакт с кровью или другими биологическими субстратами, потенциально или явно контаминированными микроорганизмами, слизистыми оболочками, поврежденной кожей.
Перчатки надевают только после полного высыхания антисептика на коже рук.
При наличии на руках микротравм, царапин, ссадин место повреждения заклеивается лейкопластырем.
После снятия перчаток проводят гигиеническую обработку рук
Профилактикой контактного дерматита у персонала является использование неопудренных перчаток при всех видах оперативных вмешательств.
Не допускается использование одной и той же пары перчаток при:
- контакте (для ухода) с двумя и более пациентами
- переходе от одного пациента к другому
- переходе от контаминированного микроорганизмами участка тела - к чистому
Мероприятия при загрязнении перчаток выделениями, кровью
- Тампоном (салфеткой), смоченным раствором дезинфицирующего средства (или антисептика), удаляют видимые загрязнения, затем снимают перчатки
- Использованные перчатки дезинфицируют и удаляют как медицинские отходы класса Б
- Руки дважды обрабатывают антисептиком
При высоком риске нарушения целостности перчаток
- следует использовать двойные перчатки, в том числе с индикатором нарушения целостности перчатки
Другие виды перчаток
- При выполнении ряда манипуляций при приеме родов (ручное отделение последа и др.) применяют перчатки с удлиненной манжетой
- При ортопедических вмешательств следует использовать двойные перчатки или перчатки повышенной плотности.
- При выполнении микрохирургических манипуляций следует использовать перчатки с высоким коэффициентом сцепления с поверхностью либо микротекстурированные перчатки.
- При интраоперационной внутриполостной химиотерапии, работе с костным цементом и другими химически агрессивными веществами следует использовать хирургические перчатки из синтетических эластомеров»
В новой актуализированной версии СанПиН 2.1.3. 2630-10 указывается, что алгоритмы/стандарты всех эпидемиологически значимых лечебных и диагностических парентеральных манипуляций должны включать в себя соответствующие способы обработки рук и средства их защиты.
Перечисленные мероприятия специфической и неспецифической профилактики позволят снизить риск инфицирования медицинских работников и избежать тяжелых и опасных заболеваний.
Литература:
- Трудовой кодекс Российской Федерации от 30 декабря 2001 г. N 197-ФЗ
- Федеральный Закон о санитарно-эпидемиологическом благополучии населения №52-ФЗ от 30.12.1999
- Федеральный закон «О специальной оценке условий труда» от 28.12.2013 №426-ФЗ .
- Приказ Министерства труда и социальной защиты от 24.01.2014 г. № 33н «Об утверждении методики проведения специальной оценки условий труда, классификатора вредных и (или) опасных производственных факторов, формы отчета о проведении специальной оценки условий труда и инструкции по ее заполнению»
- Храпунова И.А. Санитарно-эпидемиологичский надзор за внутрибольничными инфекциям медицинского персонала: Дис. … док.мед.наук – Москва,2004.
- Jagger J, Balon M. Suture needle and scalpel blade injuries. Frequent but underreported. Advances in Eposure Prevention 1995; 1: 6-8.
- AORN Guidance Statement: Sharps injury prevention in the perioperative setting 2005.
- Федерального закона от 17.09.98 №157-ФЗ«Об иммунопрофилактике инфекционных болезней»
- Приказ Минздрава от 21 марта 2014 г. № 125н «Об утверждении Национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям».
- МУ 3.1.2792-10 «Эпидемиологический надзор за гепатитом В»
- СП 3.1.5.2826 -10 «Профилактика ВИЧ-инфекции».
- Постановление Минтруда РФ от 24 октября 2002 г. N 73 "Об утверждении форм документов, необходимых для расследования и учета несчастных случаев на производстве, и Положения об особенностях расследования несчастных случаев на производстве в отдельных отраслях и организациях".
- CDC Recommendations http://www.cdc.gov/sharpssafety/ accessed November 2011
- СанПиН 2.1.7.2790 -10 «Санитарно-эпидемиологические требования к обращению с медицинскими отходами»
- СанПиН 2.1.3. 2630-10 «Санитарно-эпидемиологические требования к организациям, занимающимся медицинской деятельностью»






